ホーム 〉診療について
Check!
初診の方へ
当院は予約された方の診察を優先しています。受付での予約のほか、ホームページやLINE公式アカウントでの予約も可能です。
当日の持ち物
- 保険証
- 各種医療証
- 問診票(当日の記入も可能です)
診療の流れ
-

01ご来院
当院は、千代田線赤坂駅徒歩1分。クレールタイヨービルの8階にあります。駅からのアクセスについてはこちらをご参照ください。
-

02受付
当院は、WEB予約制です。(電話予約不可)WEB予約ができない場合は直接ご来院いただくことも可能ですが、待ち時間が長くなったり、検査ができない場合もございます。
-

03待合
初診の方は、問診表にご記載をいただきます。その後必要な検査を行います。検査の内容によって待ち時間が変動することがあります。
-
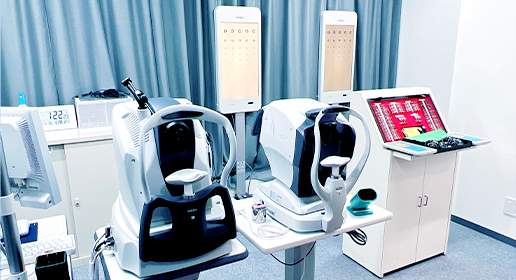
04検査
眼科では専用の機器を用いた多くの検査があり、症状に応じて診察前に検査を行います。当院では、眼科専門検査員(視能訓練士)を始め、経験の深いスタッフが検査を担当します。
-

05診察
専門医による対面の診察を行います。この後、必要があれば追加の検査を行い、治療方針を決定します。患者さんご自身およびご希望があればご家族にも、画像を用いて分かりやすい説明を行います。
-
06会計と処方
診察後、受付で会計を行います。当院では現金のほか、キャッシュレスでの決済も受けつけています(バーコード決済不可)。処方箋が発行された場合は、院外の薬局で薬をお受け取りください。
キャッシュレス決済の種類

検査のご案内

視力検査
健康診断でおなじみの、輪っかの切れている方向を答える検査です。健康診断と異なるのは、レンズを入れて最高どこまで見えるかを調べる「矯正視力」を検査することです。眼鏡やコンタクトレンズをつけない「裸眼視力」は、近視や遠視、乱視などの屈折度数によって左右されますが、矯正視力はその目が持つ最大能力を表します。視力検査に先立って、器械(レフラクトメータ)で屈折度数を測定します。 矯正視力が正常より劣る(1.0未満)時は、何か病気が隠れていることが疑われます。定期的に矯正視力を測ることで、疾患の進行状況や治療効果が分かります。眼鏡の作成が必要な場合も矯正視力を測定し、左右のバランスや見たい距離を勘案して眼鏡処方箋を書きます。
眼圧検査
眼圧とは、「眼の硬さ」のことです。眼圧が上がると視神経が圧迫されて、それが続くと緑内障になって視野が欠けてきます。眼圧が高くなっても、自分ではわからないので測定が必要です。眼圧は、体質的に高くなる場合と、他の目の病気や体の病気、使用している薬の影響などで高くなる場合があります。眼圧はその日によって異なり、また一日の中でも変動するので、こまめに調べる必要があります。空気を目の表面に当てる「非接触型(ノンコンとも呼ばれます)」の眼圧測定が一般的ですが、麻酔の点眼をしてからそっと表面に触れる「接触型」の測定もあります。


細隙灯顕微鏡検査
医師が顕微鏡を通して目の表面や内部を観察する検査で、スリットランプとも呼ばれます。眼瞼、角膜、結膜、水晶体など目の表面に近い部分は直接観察できますし、前置レンズや隅角鏡と呼ばれる小型のレンズを用いることで、目のほとんどの部分を観察することができます。顎を台の上に乗せて動かないようにして観察します。じっとしているのが難しいお子さんには、手持ち型の細隙灯顕微鏡もあります。
眼底検査
眼球の奥にある網膜を観察する検査です。網膜の中心部にある黄斑部(おうはんぶ)や視神経は、視力に直結するため特に重要です。この部分の観察は、細隙灯顕微鏡を用いて、目の前にレンズをおいて観察することが一般的です(図)。ただし、この方法では網膜の中心部分しか観察できないので、糖尿病網膜症や網膜剥離などの検査では、散瞳剤を点眼したのちに光を当てて検査を行います。

